¿Qué es el cáncer de hígado?
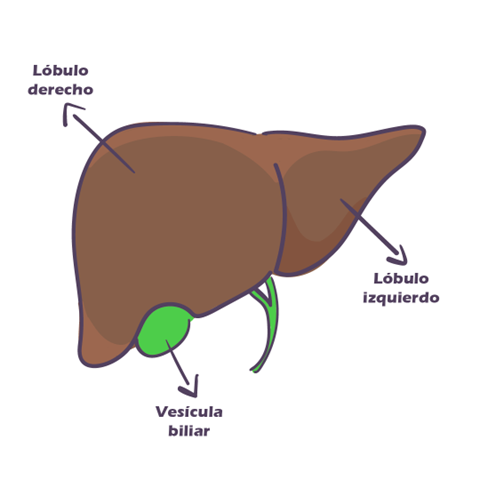
El hígado es un órgano de gran tamaño que pesa aproximadamente 1.5 kg y que se encuentra en la parte superior derecha del abdomen. Cumple múltiples funciones de nuestro cuerpo, como son la secreción de bilis, el almacenar y producir numerosas sustancias, además de su función de detoxificación y excreción de productos de desecho del metabolismo.
El cáncer se define como una neoplasia o tumor maligno (invasivo) que se puede desarrollar en diferentes partes del cuerpo. En el caso del hígado, al tratarse de un órgano frecuentemente afectado por metástasis, puede presentar tumores malignos tanto de forma primaria (que se origina en el hígado) como secundaria o metástasis hepáticas que provienen de un tumor primario en otro órgano, como sucede con el cáncer colorrectal, GIST, cáncer de mamas, cáncer de pulmón, entre otros. El cáncer de hígado, como cualquier otro cáncer, se origina de la multiplicación descontrolada de células específicas, las cuales por consiguiente generan un tumor.
Los tumores malignos primarios del hígado se originan de las células principales que componen dicho órgano, entre las cuales están los hepatocitos (hepatocarcinoma, el más frecuente), células epiteliales biliares (colangiocarcinoma), células endoteliales (angiosarcoma) y combinación de las anteriores (hepatoblastoma). El hepatocarcinoma constituye el 80% de los tumores malignos del hígado, el porcentaje restante incluye principalmente metástasis provenientes de tumores ubicados en otra zona del cuerpo y colangiocarcinoma.
La frecuencia de aparición del Hepatocarcinoma es mayor en hombres que en mujeres con una relación de 5:1 y un promedio de edad de 57 ± 13 años. En Chile, no existen datos epidemiológicos precisos acerca del problema, sin embargo, durante el 2018, se calcula una incidencia de 1582 casos nuevos, con una distribución entre sexos muy similar. En Sudamérica está considerada como una zona de baja incidencia de hepatocarcinoma, con menos de 3 casos por 100.000 habitantes.
El cáncer hepático no está incluido en las Garantías Explícitas en Salud (cobertura estatal de ciertas enfermedades), motivo por el cual, para su diagnóstico y atención el financiamiento es a través de Fonasa, Isapre o particular dependiendo de la situación de cada persona.
Sin embargo, en caso de ser Isapre, existe la posibilidad de postular al CAEC (Cobertura adicional de enfermedades catastróficas), la cual se puede activar cuando una enfermedad no GES, por su alto costo, puede transformarse en una enfermedad catastrófica.
Por otra parte, también existe la Ley Ricarte Soto, que consiste en un sistema de Protección Financiera para Diagnósticos y Tratamientos de Alto Costo, de carácter universal, que es asegurado por FONASA a todos los beneficiarios de los sistemas previsionales de salud de Chile (Fonasa, Isapres, Fuerzas Armadas).